Maladie des carotides
Sténose carotidienne : quels risques et quelles options de traitement ?
La sténose carotidienne correspond à un rétrécissement d'une artère carotide, le plus souvent lié à l'athérosclérose. Son principal risque est neurologique : des fragments de plaque ou un caillot peuvent migrer vers le cerveau et provoquer un accident ischémique transitoire (AIT) ou un accident vasculaire cérébral (AVC).
Pourquoi une sténose carotidienne peut-elle être dangereuse ?
Les artères carotides apportent une grande partie du sang destiné au cerveau. Lorsqu'une plaque d'athérome se développe, elle peut réduire le calibre de l'artère mais surtout devenir une source d'embolies vers la circulation cérébrale, ce qui expose à un AIT, à un AVC constitué, parfois à des séquelles définitives, et plus rarement au décès.
Le risque n'est pas identique chez tous les patients. Il dépend notamment du caractère symptomatique ou non de la sténose, du degré de rétrécissement, de la stabilité de la plaque et du profil cardiovasculaire global du patient.
Quels symptômes doivent alerter ?
Une sténose carotidienne peut rester longtemps silencieuse et être découverte lors d'un écho-Doppler. En revanche, lorsqu'elle devient symptomatique, elle peut se manifester par une faiblesse brutale d'un bras ou d'une jambe, une paralysie d'un côté du corps, un trouble de la parole, une perte transitoire de la vision d'un œil, ou un AVC.
Après un AIT ou un AVC mineur en rapport avec une carotide, le risque de récidive est particulièrement important au début. Les recommandations européennes rappellent que le bénéfice d'une revascularisation, surtout par endartériectomie, est maximal dans les deux premières semaines après les symptômes chez les patients sélectionnés.
Quelles sont les options de traitement ?
Le traitement médical intensif est indispensable chez tous les patients, qu'une intervention soit décidée ou non. Il repose sur le contrôle strict de la pression artérielle, la prise d'un traitement antiagrégant plaquettaire selon l'indication retenue, une statine à forte intensité ou un traitement hypolipémiant approprié, l'arrêt du tabac, l'activité physique, l'équilibre du diabète et la correction des autres facteurs de risque cardiovasculaire.
Lorsque la sténose est symptomatique ou lorsqu'une sténose asymptomatique est jugée à haut risque dans un cadre spécialisé, une revascularisation peut être discutée. Les deux grandes techniques sont l'endartériectomie carotidienne, qui consiste à enlever chirurgicalement la plaque, et l'angioplastie avec pose de stent carotidien, qui vise à traiter le rétrécissement par voie endovasculaire.
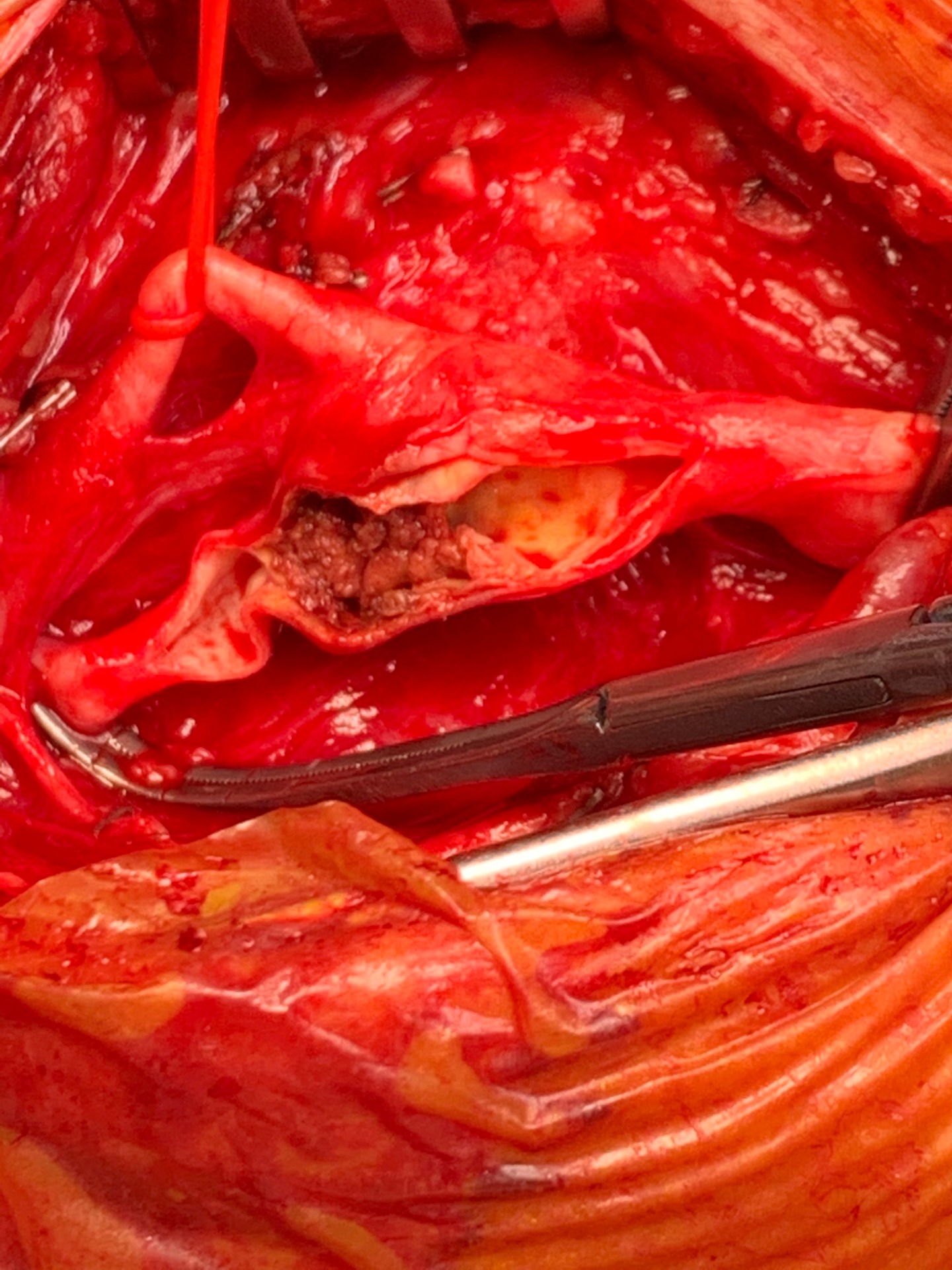
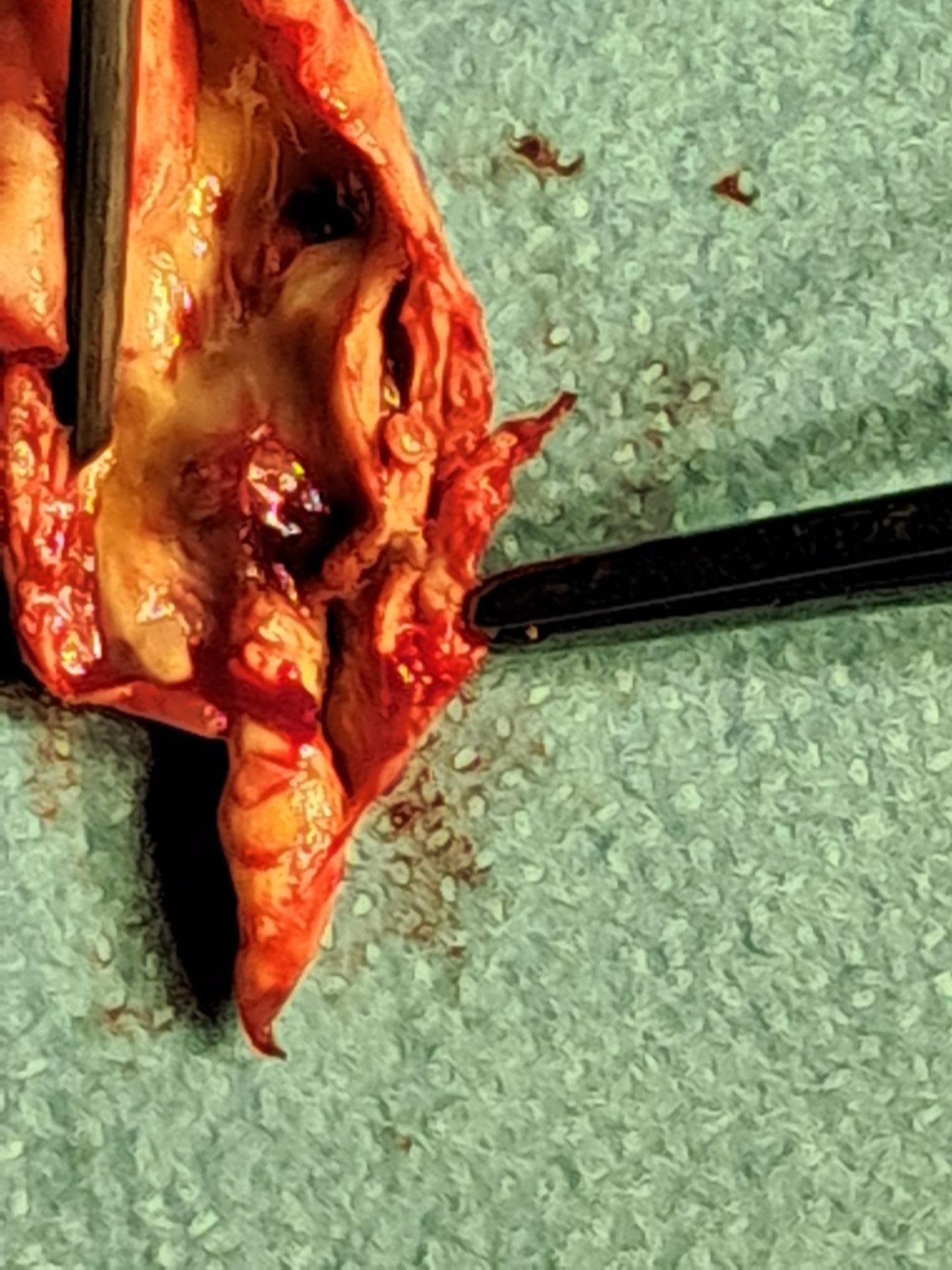
Les recommandations européennes 2023 soulignent que la décision doit être individualisée selon les symptômes, l'anatomie, l'âge, le risque opératoire, les comorbidités et l'expertise de l'équipe. Elles rappellent aussi que les seuils historiques de risque à 30 jours restent de 3% pour les patients asymptomatiques et de 6% pour les patients symptomatiques, ce qui impose une sélection rigoureuse des indications.
Ce que montre l'étude CREST-2
L'étude CREST-2 est un essai majeur consacré aux sténoses carotidiennes asymptomatiques de haut grade, définies dans cette synthèse comme des sténoses d'au moins 70%. Elle a comporté deux essais randomisés parallèles dans 155 centres de cinq pays, comparant d'une part le traitement médical intensif seul au stenting carotidien associé au traitement médical intensif, et d'autre part le traitement médical intensif seul à l'endartériectomie associée au traitement médical intensif.
Le critère principal associait tout AVC ou décès dans les 44 jours suivant la randomisation, puis les AVC ischémiques ipsilatéraux jusqu'à quatre ans. À quatre ans, dans le bras stenting, le taux d'événements était de 6,0% avec traitement médical intensif seul contre 2,8% avec stenting plus traitement médical intensif, avec une différence statistiquement significative.
Dans le bras endartériectomie, le taux d'événements était de 5,3% avec traitement médical intensif seul contre 3,7% avec endartériectomie plus traitement médical intensif, sans différence statistiquement significative dans cette synthèse.
Ces résultats sont importants car ils montrent qu'à l'ère du traitement médical moderne, toutes les stratégies de revascularisation n'apportent pas le même niveau de bénéfice démontré chez les patients asymptomatiques. En pratique, CREST-2 renforce l'idée qu'une discussion personnalisée est indispensable avant toute indication interventionnelle, avec une évaluation précise du rapport bénéfice-risque.
Que retenir ?
Pour un patient asymptomatique, le message essentiel est qu'une sténose carotidienne n'impose pas automatiquement une intervention. Le traitement médical optimal reste la base de la prise en charge, et la décision d'opérer ou de poser un stent dépend du degré de sténose, du profil de plaque, du risque procédural et des données scientifiques les plus récentes, dont CREST-2.
Pour un patient ayant déjà présenté un AIT ou un AVC, l'enjeu est différent car le risque neurologique est généralement plus élevé. Dans ce contexte, une revascularisation rapide peut être indiquée après bilan spécialisé, le plus souvent par endartériectomie chez les patients éligibles, selon les recommandations et la situation clinique.
Le Docteur Guilhem Seban, chirurgien vasculaire à Annemasse ( HPPS, Hôpital privée de Savoie) pratique la chirurgie des carotides et possède une grande expérience de l'angioplastie carotidienne per cutanée.
L'angioplastie carotidienne permet une hospitalisation courte (sortie le lendemain) et la suppression des complications locales inhérentes à la chirurgie (hématome, asphyxie par hématome, complications neurologiques locales par atteintes des nerfs craniens par ex)
Message important
Toute suspicion d'AIT ou d'AVC constitue une urgence médicale. En cas de faiblesse brutale d'un membre, déformation du visage, trouble de la parole ou baisse soudaine de la vision, il faut appeler immédiatement les secours en appelant le 15 ( ne pas vous rendre chez votre médecin ce qui peut engendrer une perte de temps).
quelques sources
November 21, 2025N Engl J Med 2026;394:219-231DOI: 10.1056/NEJMoa2508800VOL. 394 NO. 3Copyright © 2025
https://www.nejm.org/doi/full/10.1056/NEJMe2515725
