Syndrome de Cockett
Syndrome de Cockett (May‑Thurner) : causes, diagnostic et options thérapeutiques (niveau clinicien)
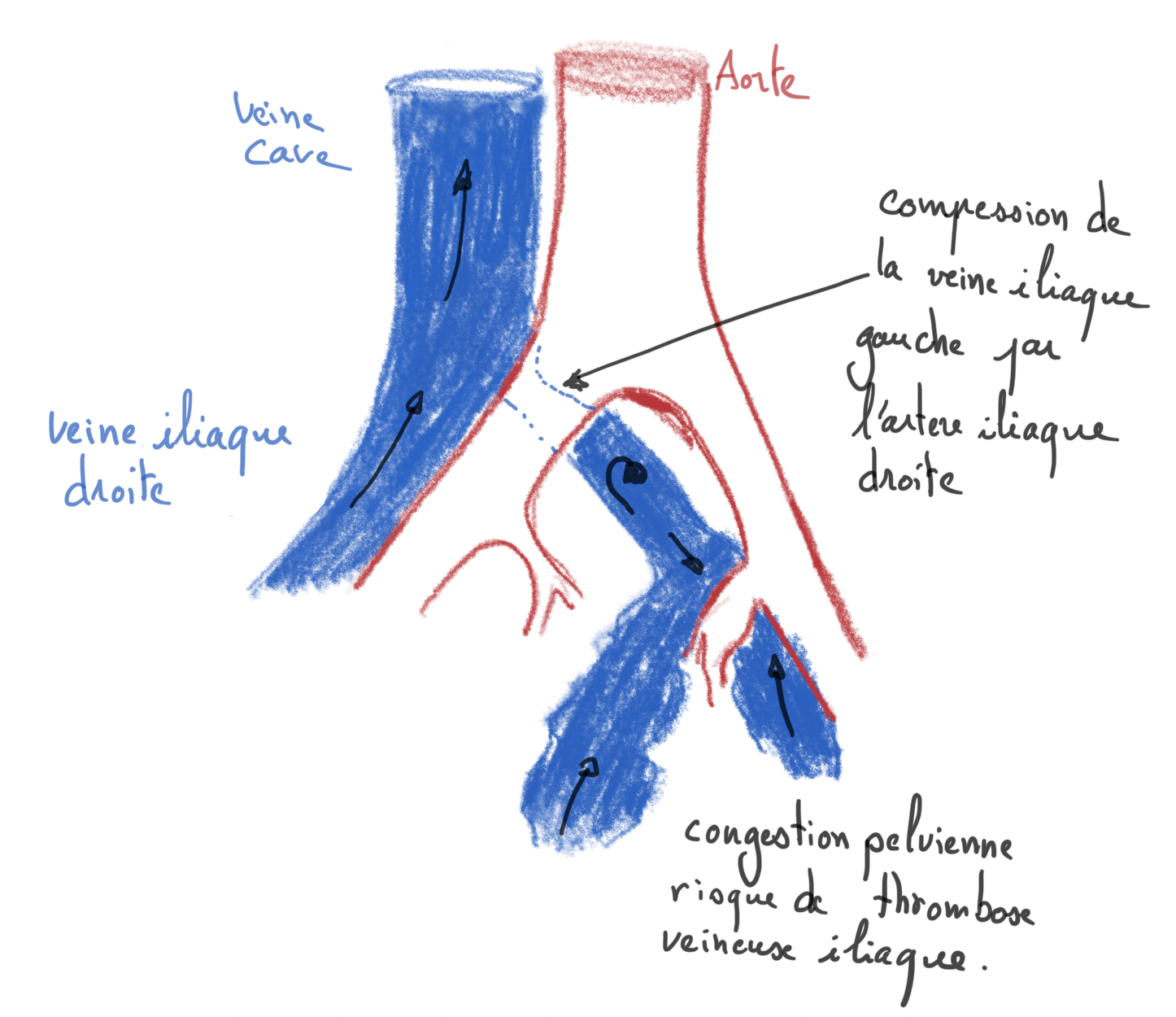
1) Définition et physiopathologie
Le syndrome de May‑Thurner (MTS, dit « syndrome de Cockett ») correspond classiquement à une compression de la veine iliaque commune gauche par l'artère iliaque commune droite contre le rachis lombaire comme le montre le schéma à gauche. Cette configuration peut être un simple variant anatomique asymptomatique, mais chez certains patients elle entraîne obstruction veineuse, hypertension veineuse et stase avec risque de thrombose veineuse profonde (TVP) ilio‑fémorale, et/ou symptômes chroniques d'insuffisance veineuse. (1)(2)
La stase et les micro‑traumatismes pariétaux chroniques favoriseraient des remaniements endoveineux (éperons/fibrose intimale), augmentant le caractère hémodynamiquement significatif de la compression et le risque thrombotique.(1)(2)
2) Étiologies / facteurs favorisants ("causes" au sens large)
Cause anatomique principale
- Conflit vasculaire artério‑veineux iliaque (compression veine iliaque gauche par artère iliaque droite).(1)(2)
Facteurs déclenchants/associés (souvent nécessaires pour passer du variant anatomique au tableau clinique)
- Facteurs pro‑thrombotiques acquis (immobilisation, chirurgie, cancer, inflammation), hormonaux (grossesse, œstroprogestatifs) et antécédents de VTE.
- Facteurs mécaniques/rachidiens : certaines séries CT suggèrent des formes liées à des modifications dégénératives lombaires (disques, ostéophytes, spondylolisthésis) pouvant contribuer à la compression/au "tunnel" iliaque.(3)
3) Épidémiologie et tableaux cliniques
Le MTS est classiquement évoqué devant une TVP ilio‑fémorale gauche ou un œdème unilatéral gauche, mais des présentations atypiques existent.
Manifestations rapportées fréquemment :
- TVP des membres inférieurs (souvent extensive/ilio‑fémorale), œdème de jambe, varices, symptômes d'hypertension veineuse. (1)(4)
- Dans une cohorte diagnostiquée par CTV, l'œdème du membre inférieur sans douleur était très fréquent, avec une prédominance gauche. (5)
Point pratique : chez certains patients, l'œdème persiste malgré la correction veineuse ; une co‑morbidité lymphatique (ou un phlébo‑lymphœdème) doit être discutée. Dans une petite sous‑série, la lymphoscintigraphie a montré des anomalies chez ~50% des patients explorés pour suspicion de lymphœdème après prise en charge du MTS.(4)
4) Diagnostic (stratégie et imagerie)
Objectifs
- Confirmer une TVP/obstruction veineuse.
- Documenter la compression iliaque et sa sévérité hémodynamique.
- Planifier une stratégie endovasculaire si indiquée.
Modalités
- Écho‑Doppler veineux : utile pour TVP fémoro‑poplitée, mais peut être limité pour l'évaluation iliaque/pelvienne (fenêtre acoustique).
- CTV ou MRV : souvent utilisées pour visualiser la compression iliaque, l'extension thrombotique et l'anatomie pelvienne. La CTV est décrite comme efficace pour détecter et guider le traitement dans une série rétrospective. (1)(5)
- Phlébographie avec IVUS : la revue "contemporaine" souligne que l'étendue de la compression est mieux appréciée par phlébographie + échographie intravasculaire (IVUS), notamment avant stenting. (1)
5) Traitements possibles (principes)
Le traitement dépend du phénotype (asymptomatique vs symptomatique, TVP aiguë vs obstruction chronique) et de la sévérité clinique.
A) Compression iliaque "incidente" ou symptômes minimes sans thrombose
- Mesures conservatrices possibles : compression, prise en charge des facteurs de risque, surveillance clinique.
- Anticoagulation : non systématique en l'absence de VTE ; réservée aux situations conformes aux indications standard d'anticoagulation (VTE, haut risque, etc.).
B) TVP aiguë ilio‑fémorale associée à MTS
Objectifs : traiter la TVP (réduire charge thrombotique et risque de syndrome post‑thrombotique), puis traiter la lésion obstructive.
- Anticoagulation thérapeutique selon recommandations VTE.
- Traitement endovasculaire sélectionné : thrombolyse dirigée par cathéter, thrombectomie mécanique/aspiration, puis angioplastie + stent iliaque si lésion compressive significative. Les séries contemporaines décrivent le stenting ilio‑cave comme standard de prise en charge endovasculaire avec de bons résultats de perméabilité. (1)(4)
- Dans une série rétrospective (CTV), la combinaison dilatation ballon + stent était la stratégie la plus utilisée. (5)
C) Obstruction chronique iliaque symptomatique (œdème, douleur, claudication veineuse, ulcères)
- Stenting iliaque après évaluation morphologique/hémodynamique, souvent avec IVUS pour dimensionnement et optimisation. (1)
D) Traitements "adjoints" et suivi
- Antithrombotique post‑stent : pratiques variables (anticoagulation ± anti‑agrégant) selon contexte (TVP vs sténose non thrombotique), risque hémorragique et habitudes locales ; surveillance échographique de perméabilité (protocoles institutionnels).
- Compression et prise en charge de l'insuffisance veineuse associée.
- Si œdème persistant : envisager bilan lymphatique et prise en charge du lymphœdème lorsque pertinent. (4)
6) Complications et situations particulières
Thrombose de stent / re‑thrombose, restenose, migration/écrasement (selon technique et anatomie), hémorragie liée à thrombolyse/anticoagulation, syndrome post‑thrombotique.
Complication rare mais grave :
rupture spontanée de veine iliaqueavec hématome rétro‑péritonéal rapportée en association avec MTS ; la revue narrative souligne la difficulté de l'équilibre thrombose/hémorragie et la morbidité potentielle. (6)
La prise en charge d'une compression symptomatique veineuse comme le syndrome de Cockett est réalisée par un chirurgien vasculaire.
Le Dr Guilhem SEBAN, chirurgien vasculaire à Annemasse, HAute-Savoie, prend en charge les syndromes de Cockett.
Sources
Contemporary treatment of May-Thurner Syndrome
Fereydooni A, Stern J J Cardiovasc Surg (Torino). 2021 Apr 19
May-Thurner syndrome: MDCT findings and clinical correlates
Lugo-Fagundo C et al. Abdom Radiol (NY). 2016 Oct; 41(10): 2026-30
The Underlying Anatomy and Typing Diagnosis of May-Thurner Syndrome and Clinical Significance: An Observation Based-on CT
Ou-Yang L, Lu G Spine (Phila Pa 1976). 2016 Jul 1
May-Thurner syndrome diagnosis and management with concurrent lymphedema.
Kapsalis C et al. Phlebology. 2025 May 21 2683555251345061
Demographic characteristics, clinical manifestations, and treatment outcomes of May-Thurner Syndrome: a five-year retrospective analysis using computed tomography venography in a Chinese population.
Lan Y et al. Curr Med Res Opin. 2024 Oct 18 1-12
Spontaneous iliac vein rupture and thrombosis in patients with May-Thurner syndrome: A narrative review.
Skeik N et al. Vasc Med. 2023 May 30 1358863X231175697
