ulceres
1) Définition et physiopathologie (le "pourquoi")
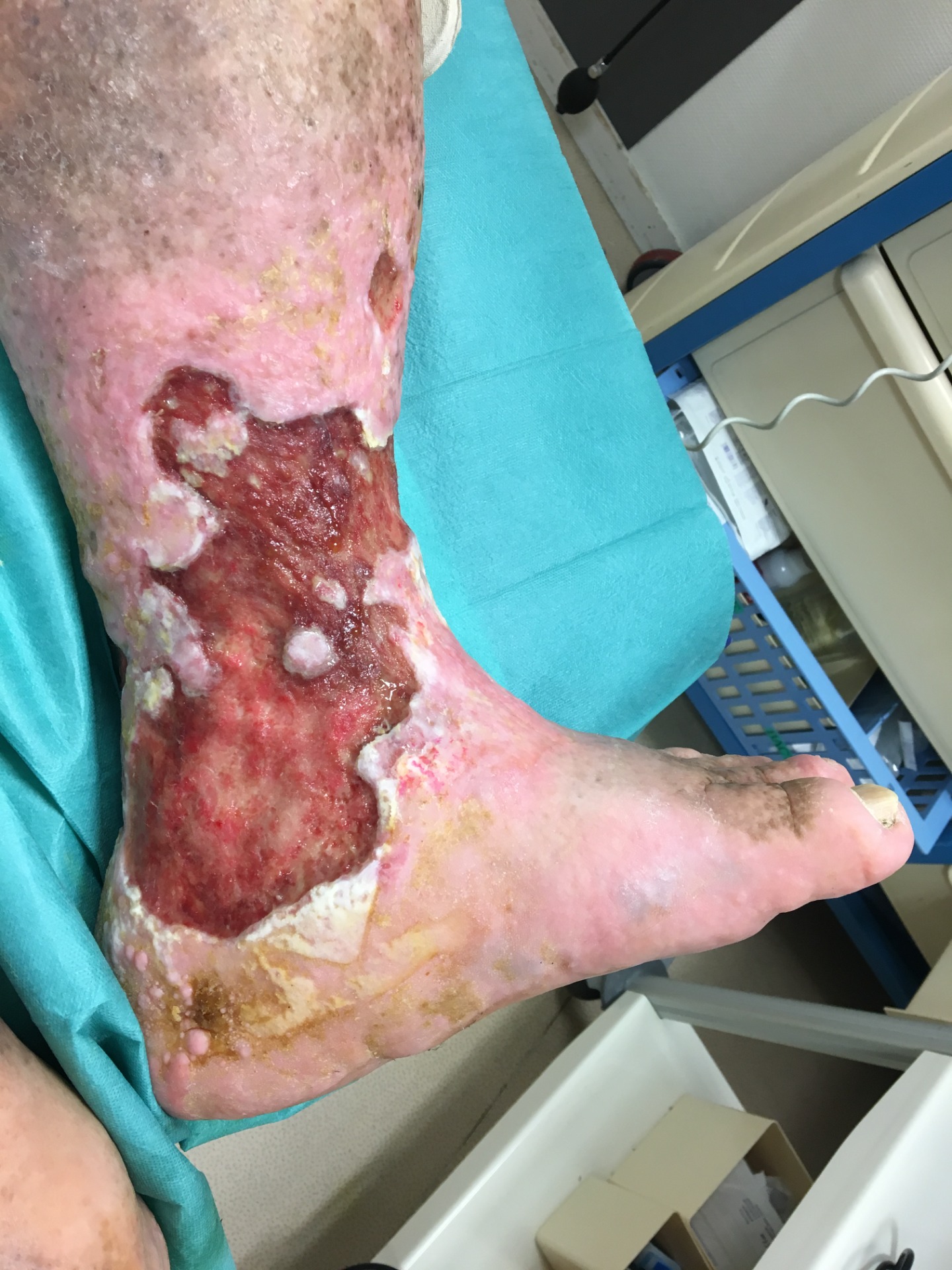
L'ulcère variqueux correspond à une perte de substance cutanée chronique de la jambe (souvent péri-malléolaire médiale) survenant dans un contexte d'insuffisance veineuse chronique. Le mécanisme central est l'hypertension veineuse ambulatoire (reflux par incompétence valvulaire superficielle/profonde et/ou obstruction post-thrombotique), entraînant inflammation microcirculatoire, œdème, extravasation, altération de la barrière cutanée, puis ulcération après un traumatisme minime.
L'ulcère veineux est aussi une maladie inflammatoire, le reflux des veines en cause provoque un stress sur la microcirculation qui déclenche une cascade inflammatoire altérant la barrière cutanée.
Un mauvais état général, le tabagisme et le diabéte, ainsi qu'une dénutrition sont trés fréquemment associés aux ulcères veineux.
Enfin, il est maintenant démontré que les patients porteurs d'un ulcère veineux ont une espérance de vie moindre que la population générale. La prise en charge des ulcères veineux nécessite une prise en charge coordonnée et globale du patient.
Les bases de la prise en charge sont la contention élastique, le traitement de l'insuffisance veineuse associée et la lutte contre les facteurs aggravant (sédentarité, tabagisme, dénutrition)
2) Causes et facteurs de risque (étiologies veineuses et "terrain")
Causes veineuses principales
- Reflux veineux superficiel (grande/petite saphène, tributaires) ± perforantes incontinentes.
- Atteinte post-thrombotique (séquelles de TVP) avec reflux profond et/ou obstruction.
- Plus rarement : malformations veineuses, syndromes compressifs.
Facteurs de risque fréquemment associés
- Âge avancé, antécédent de TVP, varices évoluées, obésité, station debout prolongée, mobilité réduite, insuffisance cardiaque, œdèmes chroniques.
- Comorbidités influençant cicatrisation : diabète, dénutrition, tabagisme, dermatoses associées.
- Association fréquente à une AOMI : une proportion non négligeable d'ulcères "veineux" sont mixtes veino-artériels, ce qui conditionne la sécurité et l'intensité de la compression. L'évaluation artérielle (dont pression d'orteil) est utile et peut aussi avoir une valeur pronostique sous compression. (1)
3) Présentation clinique typique (et red flags)
Signes en faveur d'un ulcère veineux
- Localisation : péri-malléolaire médiale (++), tiers inférieur de jambe.
- Plaie souvent superficielle, bords irréguliers, fond rouge granuleux ± fibrine.
- Douleur variable, souvent moins intense que l'ischémie (peut toutefois être importante si infection, œdème, dermatite de stase).
- Signes d'IVC : œdème déclive, varicosités/varices, dermite ocre, lipodermatosclérose, atrophie blanche.
Red flags imposant de reconsidérer le diagnostic / d'accélérer le bilan
- Douleur disproportionnée, ulcère très nécrotique, bords "punch-out", extrémités froides/pouls absents (ischémie).
- Purpura rétiforme/livedo racemosa (vasculopathie occlusive), nécrose douloureuse (calciphylaxie), ulcération rapidement progressive à bords violacés (pyoderma gangrenosum), signes systémiques/vasculite. (2)(3)
- Ulcère atypique, chronique, bourgeonnant, rebelle → biopsie pour exclure carcinome épidermoïde sur plaie chronique (Marjolin) et autres diagnostics. (4)
4) Diagnostic : une démarche structurée (cabinet, consultation spécialisée, hôpital)
Une approche "systématique" aide à limiter les erreurs, surtout en cas d'ulcère atypique ou réfractaire. Un cadre proposé dans la littérature est une évaluation structurée incluant anamnèse, examen, tests de perfusion, microbiologie ciblée, et "extras" (biopsie) si besoin. (4)
Anamnèse ciblée
- Durée, récidives, circonstances de début (traumatisme minime), douleur, suintement, odeur.
- ATCD TVP/EP, chirurgie/ablation veineuse, ulcères antérieurs, épisodes d'érysipèle/cellulite.
- Médicaments (anticoagulants, corticoïdes/immunosuppresseurs), tabac, diabète, IRC (calciphylaxie), maladies auto-immunes.
Examen clinique
- Cartographie veineuse clinique (varices, œdème, signes cutanés d'IVC).
- Recherche d'arguments artériels : pouls, temps de recoloration, température, douleur à l'élévation, test de Buerger.
- Description standardisée de la plaie (taille, profondeur, exsudat, nécrose, peau péri-lésionnelle) + photos.
Évaluation artérielle (indispensable avant compression "forte")
- IPS (ABI) + examen Doppler si besoin ; attention aux artères incompressibles (diabète/IRC) → pression d'orteil/TBI.
- En pratique, l'exploration par écho-Doppler couleur est très utilisée, et la pression d'orteil est souvent intégrée à la stratification, notamment dans les ulcères veino-artériels non-CLTI. (1)
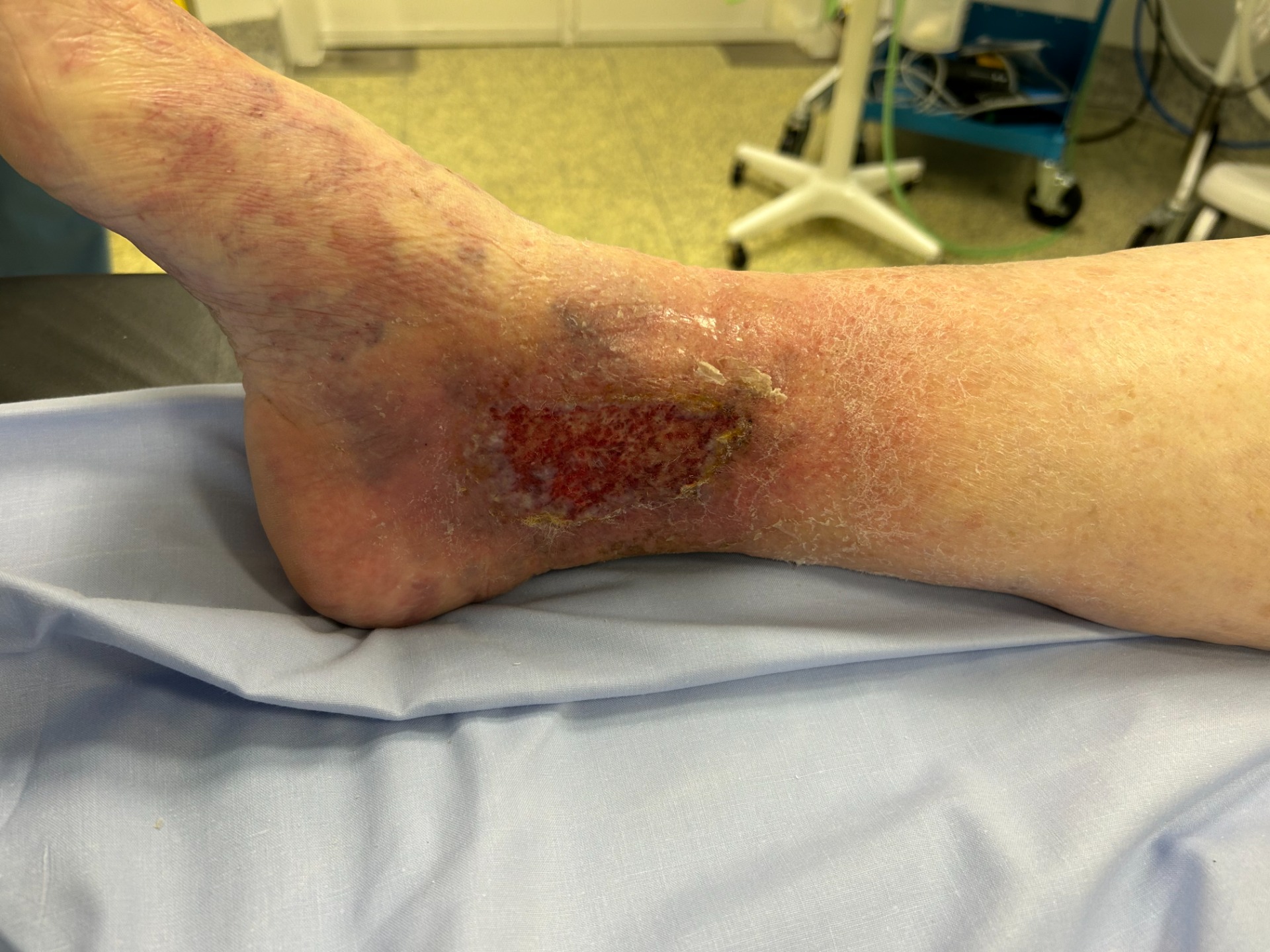
Évaluation veineuse
- Écho-Doppler veineux : confirme reflux, obstruction, cartographie (superficiel/profond/perforantes) et guide le traitement étiologique (ablation endoveineuse, chirurgie, sclérothérapie selon anatomie).
Bactériologie
- Ne pas confondre colonisation et infection. Prélèvements si signes cliniques d'infection (cellulite, douleur croissante, chaleur, purulence, odeur + signes généraux), échec thérapeutique, immunodépression, suspicion d'ostéite.(4)
- En l'absence de signes patents d'infection généralisée les prélèvements locaux n'ont pas d'intérêt en première intention. Il y a toujours des germes retrouvés sur l'ulcère ou dans les zones péri lésionnelles. Trop souvent une antibiothérapie inadéquate et parfois dangereuse est mise en place sans aucune efficacité sur l'ulcère.
Biopsie
- Indiquée si ulcère atypique, aspect tumoral, bords indurés, douleur disproportionnée, absence d'amélioration malgré prise en charge optimale, suspicion de vasculite/vasculopathie/pyoderma gangrenosum. (2-4)
5) Traitements : principes, options, et place des adjuvants
Objectifs : (1) contrôler l'hypertension veineuse, (2) obtenir un lit de cicatrisation favorable, (3) traiter/prévenir les complications, (4) réduire les récidives.
A. Compression : traitement de première ligne (si perfusion compatible)
- La compression (bandes multi-couches, bas, systèmes ajustables) est le pivot : réduction de l'œdème, amélioration du retour veineux, diminution de l'hypertension veineuse.
- En cas d'ulcère mixte veino-artériel, la compression doit être adaptée au statut artériel (souvent compression "modérée" plutôt que "forte"), avec surveillance clinique rapprochée. Dans une cohorte VLU-PAD sans ischémie menaçant le membre, l'usage de compression (souvent multicouches) n'a pas été associé à des événements indésirables liés à la compression sur 6 mois, et la pression d'orteil (notamment ≥ 60 mmHg) ressortait comme facteur pronostique de cicatrisation. (1)
B. Soins locaux de la plaie
- Nettoyage, contrôle de l'exsudat, protection de la peau péri-lésionnelle (barrières cutanées).
- Débridement (selon perfusion, douleur, risque) : mécanique/autolytique/enzymatique ; prudence si suspicion d'ischémie significative ou de PG.
- Pansements : choix guidé par exsudat, douleur, état du lit ; pas de "pansement miracle" sans compression efficace.
C. Antibiotiques
- Uniquement si infection clinique (cellulite, extension, signes systémiques, purulence avec réaction inflammatoire), pas pour la colonisation. Des synthèses de recommandations (ex. NICE CKS) rappellent ce principe. (5)
- Une antibiothérapie est encore trop souvent prescrite à tort pour des ulcères "simples" sur lesquels un prélèvement bactériologique (toujours positif) a été réalisé sans raison.
D. Traitement étiologique veineux (réduction du reflux / correction de la cause)
- Après cartographie Doppler : ablation endoveineuse thermique, colle, sclérothérapie écho-guidée, ou chirurgie selon anatomie/ressources. Les techniques de traitement de l'insuffisance veineuse par technique HIFU per-cutanée sont particulièrement indiquées chez les patients porteurs d'ulcères ou de troubles trophiques exposant à des complications importantes lors de la chirurgie ou des actes réalisés au bloc opératoire.
- Intérêt : accélérer la cicatrisation dans certains contextes et surtout réduire le risque de récidive (à intégrer dans une stratégie globale avec compression).
E. Prise en charge de la douleur et comorbidités
- Analgésie multimodale, prise en charge de l'œdème, optimisation nutritionnelle, correction des facteurs de risque (tabac, contrôle glycémique), mobilité/exercices du mollet.
- Recherche/prise en charge d'une insuffisance cardiaque/œdèmes d'origine systémique si suspicion.
F. Thérapies adjuvantes : quelle place ?
- Ultrasons thérapeutiques : les données de synthèse (Cochrane) concluent à une incertitude quant au bénéfice sur la cicatrisation, avec une qualité de preuve globalement faible et hétérogène. À considérer au cas par cas, pas comme standard. (6)
G. Quand adresser / escalader ?
- Suspicion d'ischémie, douleur de repos, nécrose, aggravation sous compression → bilan artériel rapide.
- Ulcère non amélioré après quelques semaines de compression correcte et soins optimisés.
- Atypies, suspicion de vasculite/vasculopathie occlusive/calciphylaxie/PG, ou suspicion néoplasique → dermatologie/vasculaire/plaies et cicatrisation, avec biopsie adaptée. (2-4)
Les plaies chroniques et ulcères variqueux sont pris en charge par un chirurgien vasculaire expérimenté. Le Docteur Guilhem SEBAN chirurgien vasculaire à Annemasse, Haute-Savoie, prend en charge les ulcères veineux et plaies chroniques.
SOURCES
A French Practice Survey of Diagnostic Assessment and Compression Therapy for Patients with Venous Leg Ulcers and Peripheral Artery Disease.
Howaldt M et al. Eur J Vasc Endovasc Surg. 2026 Feb 3
Inflammatory and vaso-occlusive ulcers: Part I - clinical presentation and diagnosis.
Shakshouk H et al. J Am Acad Dermatol. 2024 Mar 1
Occlusive cutaneous vasculopathies as cause of chronic ulcers.
Ronicke M et al. J Dtsch Dermatol Ges. 2024 Feb 20
